Содержание
- Исцеление пневмонии или как лечить пневмонию?
- Пневмония - о самом главном
- Физиотерапия прикорневой пневмонии
- Применение антибиотиков прикорневой пневмонии
- Использование муколитических средств прикорневой пневмонии
- Реабилитационные процедуры прикорневой пневмонии
- Ингаляции и небулайзеры прикорневой пневмонии
- Шунтирование прикорневой пневмонии
- Вопрос-ответ:
- Какие симптомы характерны для прикорневой пневмонии?
- Какие методы диагностики используются для выявления прикорневой пневмонии?
- Как проводится лечение прикорневой пневмонии?
- Можно ли лечить прикорневую пневмонию без использования антибиотиков?
- Каков прогноз прикорневой пневмонии?
- Что такое прикорневая пневмония?
- Какие симптомы сопровождают прикорневую пневмонию?
- Как можно диагностировать прикорневую пневмонию?
- Как можно лечить прикорневую пневмонию?
- Каковы прогнозы для пациентов с прикорневой пневмонией?
- Как происходит диагностика прикорневой пневмонии?
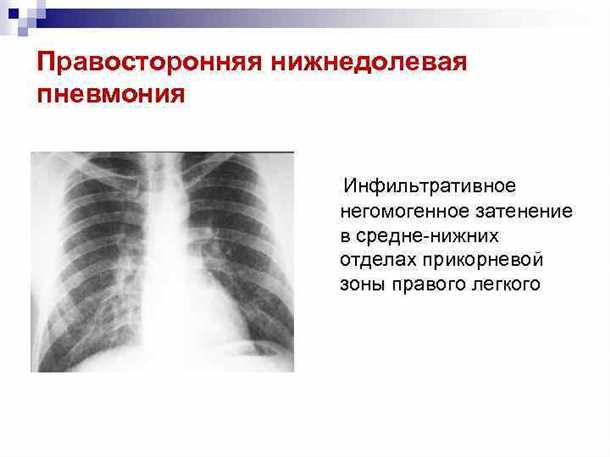
Пневмония, которая находится в области легочного корня, традиционно владеет рядом клинических необыкновенностей. При таковой пневмонии болезнь в боку нередко пропадает и даже в сильном периоде болезни.
Время от времени воспалительные действия могут распространяться на парамедиастинальное пространство, тогда при проведении рентгенологического изучения разрешено можно будет узреть затемнения, при котором даже область сердца как оказалось тяжко распознать.
Итоги аускультации и перкуссии имеют все шансы выдавать ошибочные данные о локализации существующего воспалительного действия. При корневых пневмониях хрипы и дыхание часто прослушивается где-то над нормальным легким. А вот настоящую локализацию пневмонии возможно обнаружить или при рентгенологическом исследовании, или при аускультации на нездоровом боку.
Вследствие локализации пневмонии довольно тяжело разъяснять итоги рентгенологического изучения. Так как малость от источника прикорневой пневмонии сходится с легочным корнем, то рентгенологическая головка не дозволяет так просто отличить продолжение легочного корня при опухолях, туберкулезе и иных заболеваниях. Так что часто прикорневую пневмонию необходимо отличать от туберкулеза и рака бронха.
Болезнь протекает с кашлем, увеличением лейкоцитозом, увеличением СОЭ, температура. Очень часто прикорневое воспаление легких приобретает затянутое движение, а это делает ещё наиболее сложным определение ее от остальных заболеваний.
Клиническим симптомом пневмонии часто предшествует катаральное положение высших дыхательных стезей с предстоящим появлением либо усилением кашля и одышки. Последующим признаком пневмонии является учащения дыхания, ритм его, в особенности у деток грудного возраста.
Кашель нередкий, сначала засушливый, потом делается мокроватым. Цианоза у деток в возрасте после шести месяцев практически недостает либо он мало выражен во рту при клике малыша. В легких в истоке очаговой пневмонии прослушиваются сухие и мокроватые мелко - либо крупнопузырчатые хрипы.

Лишь на пятый-шестой день очаговой пневмонии на глубочайшем вдохе при покашливании либо клике в источнике поражения удается слушать крепитирующие либо гулкие мелкопузырчатые хрипы.
Исцеление пневмонии или как лечить пневмонию?
На данное время в связи с улучшением способов исцеления температура может понижаться на третий-четвертый день болезни пневмонией. И клиническое излечение — при верном лечении пневмонии у больных существенно ускоряется.
Нарушений остальных систем нет. Показатель артерио-венозного различия и газовый состав крови еще свидетельствуют о небольшом количестве кислородной неполноценности. В то же время в крови отмечается существенное понижение уровня аскорбиновой кислоты, восстанавливающегося достаточно скоро после излечения.
Пневмония - о самом главном
Пневмония – это серьезное воспалительное заболевание легких, которое может привести к осложнениям и даже смерти, если его не лечить своевременно и правильно. Прикорневая пневмония является одной из форм этого заболевания, при которой воспаление затрагивает корни легких. Она требует особого подхода к лечению и зачастую требует госпитализации пациента.
Лечение прикорневой пневмонии может проводиться как в стационарных условиях, так и на амбулаторной основе, в зависимости от состояния пациента и степени развития заболевания. Единственным и непреложным способом лечения является прием антибиотиков. Сроки приема препаратов и их дозировка должны быть точно рассчитаны врачом, исходя из общего состояния пациента и чувствительности микроорганизмов к препаратам.
Однако важно помнить, что употребление антибиотиков можно комбинировать с физиотерапевтическими процедурами, такими как ингаляции, массаж грудной клетки, ультразвуковая терапия и другие. Эти процедуры помогают улучшить отдых, выделение мокроты и усиливают антибактериальный эффект лекарственных препаратов.
Физиотерапия прикорневой пневмонии
Виды физиотерапии
Существует несколько основных методов физиотерапии, применяемых при лечении прикорневой пневмонии:
1. Ингаляции. Ингаляционные процедуры помогают увлажнить и разжижить мокроту, что способствует ее отхождению из бронхов. Для этого используют специальные растворы и препараты, которые распыляются с помощью ингаляторов или небулайзеров. Ингаляции проводятся 1-2 раза в день в течение 10-15 минут.
2. Массаж грудной клетки. Массаж помогает улучшить кровообращение и лимфодренаж в области легких, что способствует отхождению мокроты. Процедура выполняется специалистом, который проводит легкие и ритмичные движения по грудной клетке. Массаж рекомендуется проводить 2-3 раза в неделю.
Преимущества физиотерапии
Физиотерапевтические процедуры прикорневой пневмонии обладают рядом преимуществ:
1. Улучшение и ускорение слизеобразования и секретолиза. Физиотерапия содействует разжижению и откашливанию мокроты, что способствует очищению дыхательных путей и улучшению общего самочувствия пациента.
2. Снижение воспаления и отека. Некоторые методы физиотерапии имеют противовоспалительный эффект, что помогает уменьшить воспалительные процессы в области легких и бронхов.
3. Повышение иммунитета. Некоторые физиотерапевтические процедуры стимулируют иммунную систему организма, что способствует более быстрому выздоровлению пациента.
Применение антибиотиков прикорневой пневмонии
Выбор антибиотиков
Прикорневая пневмония может вызываться различными бактериями, поэтому выбор антибиотика должен основываться на результате микробиологического исследования. Исследование помогает определить, какие бактерии вызвали инфекцию, и их чувствительность к различным антибиотикам.
Наиболее часто используемыми антибиотиками для лечения прикорневой пневмонии являются:
- Амоксициллин
- Кларитромицин
- Азитромицин
- Цефтриаксон
- Левофлоксацин
Выбор конкретного препарата зависит от микробиологического профиля пациента и наличия возможных противопоказаний к применению определенных антибиотиков.
Длительность лечения
Длительность курса антибиотиков при лечении прикорневой пневмонии может составлять от 7 до 14 дней, в зависимости от тяжести заболевания и эффективности применяемого препарата. Важно строго соблюдать рекомендации врача и не прекращать прием антибиотиков досрочно, даже если симптомы заболевания улучшились.
После завершения курса антибиотиков важно посетить врача для контрольного обследования и оценки эффективности лечения, а также для выявления возможных осложнений или рецидивов заболевания.
Применение антибиотиков является эффективным методом лечения прикорневой пневмонии, однако неверное использование или недостаточная длительность курса может привести к развитию резистентности бактерий к препарату, что затруднит дальнейшее лечение. Поэтому важно следовать указаниям врача и строго выполнять предписания по приему антибиотиков.
Использование муколитических средств прикорневой пневмонии
Основным механизмом действия муколитических препаратов является изменение физико-химических свойств мокроты: они разрушают ее структуру и уменьшают вязкость. Это позволяет снизить сопротивление при перемещении мокроты по дыхательным путям и способствует ее удалению.
Наиболее часто используемыми муколитическими средствами при лечении прикорневой пневмонии являются:
Ацетилцистеин
Ацетилцистеин - это препарат, который обладает муколитическим и мукорегулирующим действием. Он способствует разрушению дисульфидных связей в мукополисахаридах мокроты, что приводит к уменьшению вязкости и облегчает ее откашливание. Кроме того, ацетилцистеин обладает противовоспалительным и антиоксидантным эффектами, что положительно влияет на состояние дыхательных путей пациента.
Карбоцистеин
Карбоцистеин является еще одним эффективным муколитическим средством, которое применяется при лечении прикорневой пневмонии. Он оказывает муколитическое и отхаркивающее действие за счет разжижения и уменьшения вязкости мокроты. Карбоцистеин также обладает противовоспалительными свойствами и способствует улучшению функции дыхательной системы.
Важно отметить, что использование муколитических средств при лечении прикорневой пневмонии должно осуществляться под наблюдением врача. Он определит оптимальную дозировку и режим применения, учитывая особенности заболевания и состояние пациента. Также важно следовать рекомендациям по сохранению увлажненности воздуха в помещении и выполнять физические упражнения, способствующие отхождению мокроты и улучшению функции дыхания.
Реабилитационные процедуры прикорневой пневмонии
После перенесенной прикорневой пневмонии необходимо проводить реабилитационные процедуры, чтобы восстановить функции организма и укрепить иммунную систему. Эти процедуры включают физиотерапию, дыхательную гимнастику, массаж и термальные процедуры.
Физиотерапия – это один из основных компонентов реабилитационного лечения после прикорневой пневмонии. Она включает применение физических факторов (электричества, света, звука, тепла) для восстановления функций органов и тканей. Физиотерапия помогает снизить воспаление, улучшить кровообращение и ускорить процесс восстановления.
Дыхательная гимнастика является важной частью реабилитационных процедур прикорневой пневмонии. Она помогает улучшить функцию легких, расширить объем вдоха и выдоха, уменьшить дыхательную недостаточность. Дыхательные упражнения помогают очистить бронхи от слизи и секретов, улучшить дренажные функции и предотвратить осложнения.
Массаж способствует улучшению кровообращения и лимфооттока, снятию мышечных напряжений, расслаблению организма. Массаж улучшает общее самочувствие пациента, помогает ему расслабиться и снять стресс, что имеет положительный эффект на реабилитацию после прикорневой пневмонии.
Термальные процедуры являются также важным элементом реабилитационного лечения. Они включают грязелечение, паровые и минеральные ванны. Термальные процедуры способствуют расширению сосудов, улучшают кровообращение, укрепляют иммунную систему и помогают восстановить здоровье после прикорневой пневмонии.
Важно заметить, что выбор реабилитационных процедур должен производиться врачом, учитывая индивидуальные особенности пациента и степень тяжести заболевания. Следуя рекомендациям специалиста и выполняя реабилитационные процедуры, можно достичь полного восстановления после прикорневой пневмонии.
Ингаляции и небулайзеры прикорневой пневмонии
При лечении прикорневой пневмонии, ингаляции и небулайзеры могут быть эффективными методами, которые помогают доставить лекарственные препараты прямо в легкие пациента.
Ингаляции являются процедурой введения лекарственных препаратов в организм через дыхательные пути. Использование небулайзеров – специальных устройств, которые превращают лекарственное вещество в аэрозоль, позволяет делать ингаляции наиболее эффективными. Ингаляции с небулайзером способствуют проникновению лекарственных препаратов в мелкие бронхи и альвеолы, что помогает бороться с воспалительным процессом в легких.
Преимущества использования ингаляций и небулайзеров:
- Более быстрое и эффективное действие лекарственного препарата;
- Меньше побочных эффектов, так как препараты поступают непосредственно в органы и ткани дыхательной системы, минуя желудочно-кишечный тракт;
- Удобство использования, особенно для детей и пожилых людей;
- Высокая степень безопасности процедуры;
- Возможность использования различных лекарственных препаратов в зависимости от индивидуальных особенностей пациента и стадии заболевания.
Как правильно проводить ингаляции и небулайзеры:
- Сначала необходимо подготовить небулайзер, следуя инструкции производителя. Обычно это включает заполнение камеры небулайзера лекарственным препаратом и подключение его к компрессору или другому источнику сжатого воздуха.
- Чтобы провести ингаляцию, пациенту нужно сесть в удобное положение, взяться за небулайзер и приложить его к рту. Он должен плотно прилегать к губам и носу.
- Пациент должен глубоко вдыхать и выдыхать облако аэрозоля через небулайзер при каждом вдохе в течение 10-15 минут. Во время ингаляции рекомендуется расслабиться и не говорить.
- После окончания процедуры, небулайзер следует промыть и использовать соответствующим образом для последующих ингаляций.
Использование ингаляций и небулайзеров при лечении прикорневой пневмонии может значительно улучшить состояние пациента и способствовать более быстрому выздоровлению. Однако перед их использованием следует проконсультироваться с врачом, который определит оптимальный вид ингаляций и небулайзера для каждого конкретного случая.
Шунтирование прикорневой пневмонии
Как проходит операция
Во время операции шунт устанавливается в область затянувшегося пролежня с целью создания дополнительного пути для дренажа и удаления гнойного содержимого. Шунт вводится под кожу и ведется к хорошо дренируемому соседнему отделу легкого, где содержимое пролежня может быть более эффективно удалено.
Преимущества и риски
Шунтирование прикорневой пневмонии может быть эффективным методом лечения, позволяющим улучшить дренаж и удалить гнойное содержимое. Однако, как и при любой операции, существуют риски, включая возможность инфекции, кровотечения и образования рубца. Поэтому решение о необходимости и целесообразности шунтирования должно быть принято врачом после тщательной оценки пациента и его состояния.
После операции пациенту может потребоваться время для восстановления и реабилитации. Периодические осмотры и контроль у врача будут необходимы для отслеживания прогресса и предотвращения возможных осложнений.