Содержание
- Различают истинные и вторичные (приобретенные) образования
- Диагностика заболевания
- Применяемые операции:
- Операция удаление арахноидальной кисты мозга
- Что такое арахноидальная киста головного мозга?
- Симптомы арахноидальной кисты головного мозга
- Диагностика арахноидальной кисты головного мозга
- Лечение арахноидальной кисты головного мозга
- Возможные осложнения при арахноидальной кисте головного мозга
- Прогноз арахноидальной кисты головного мозга
- Вопрос-ответ:
- Какая причина появления арахноидальной кисты головного мозга?
- Какие симптомы возникают при арахноидальной кисте головного мозга?
- Как диагностируется арахноидальная киста головного мозга?
- Как лечится арахноидальная киста головного мозга?
- Какие осложнения могут возникнуть при арахноидальной кисте головного мозга?
- Какие симптомы могут возникнуть при арахноидальной кисте головного мозга?
- Каким образом диагностируется арахноидальная киста головного мозга?
- Как лечить арахноидальную кисту головного мозга?
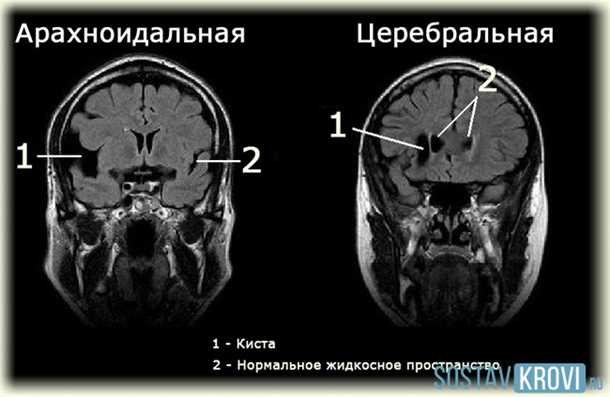
Арахноидальныя киста головного мозга другими словами спиномозговая жидкость. Спиномозговая жидкость, которая образовывается между арахноидальной (паутинной) оболочкой и поверхностью мозга. Формируются эти кисты за счет клеток арахноидальной мозговой оболочки или за счет фиблиллярного белка (рубцовый коллаген). Из всех внутричерепных образований головного мозга частота встречаемости арахноидальной кисты составляет 1%.
Различают истинные и вторичные (приобретенные) образования
Рассмотрим каждые случай в отдельности. Чаше всего встречаются врожденные или истинные арахноидальные кисты. Это результат недоразвития или патология головного мозга. Вторичные образования приобретаются человеком в результате его жизнедеятельности. Этому могут способствовать осложнения после перенесенных болезней, таких как менингит, агенезия мозолистого тела, либо оперативное хирургическое вмешательство, травмы, кровоизлияние. По статистике поражение головного мозга вторичными кистами больше встречается у мужчин.
Арахноидальные кисты, обнаруженные у детей, возможно, являются посттравматическими, вследствие стремительных родов, кесарева сечения, или же наложение акушерских щипцов и родовспоможения. Малыши с диагнозом арахноидальная киста, у которых нет неврологических симптомов и каких-либо клинических проявлений, не требуют хирургического вмешательства.
В случаях когда киста, не вызывает дислокации (смещения), либо сдавливания мозговых структур, она не причиняет дискомфорта, и человек ведет обычную жизнедеятельность, операция не требуется. Однако бывают случаи, когда необходима консультация нейрохирурга.
Симптомы для обследования:
- Пульсация в височной части головы;
- Ощущение давления в области головы;
- Довольно частые головные боли;
- Онемение конечностей;
- Неоднократные психические расстройства;
- Потеря сознания;
- Тошнота, рвота;
- Резкое изменение зрительных и слуховых восприятий;
- Частичные галлюцинации;
- Эпилепсия.
Симптому могут быть разными, их может и не быть вообще. На практике симптомы чаше всего встречаются при вторичной гидроцефалии. Может происходить и увеличение размеров кисты головного мозга. Это может быть вследствие роста давления жидкости, продолжение инфекционного процесса, вызывающего воспаление мозговых оболочек. Нарушение кровообращения, сотрясения мозга. В этих случаях нужно как можно быстрее выявить и остановить причину разрушение головного мозга.
Диагностика заболевания
- Магнитно-резонансная и рентгеновская компьютерная томография. Делается для подтверждения наличия кисты, определения ее точного размера и расположения.
- Анализ крови инфекции;
- Дуплексное сканирование и УЗДГ (ультразвуковая допплерография) – необходимая проверка сосудов;
- В некоторых случаях необходимо сделать мониторинг артериального давления.
После проведенных обследований, зная вид и причину возникновения кисты, врач назначает медикаментозное лечение. Если симптомы не проходят и медикаментозное лечение не дает положительных результатов, требуется делать операцию.
Применяемые операции:
- Эндоскапическая операция. У таких операций есть свои плюсы и минусы. Плюсы в том, что полностью отсутствует осложнение и для пациента малая доля травматизма. Минусы в ряде противопоказаний. Также не всегда можно добраться до кисты через прокол, ввиду ее разного месторасположения;
- Микронейрохирургические операции;
- Шунтирующие операции;
- Пункция, носящая разовый характер. Плюсы - быстро и просто, минусы – киста может снова образоваться, большая вероятность неврологических осложнений.
Цель операций - уменьшение жидкости образованной в паутинной оболочке.
Очень важно выбрать рациональную, подходящую именно вам, лечебную тактику. На сегодняшний день комплекс предоставляемых современных методик обследования очень велик. Нужно использовать все предлагаемые методы ультразвукового обследования, томографии, и других сопутствующих методик. Все исследования помогут выбрать адекватную хирургическую методику.
Выполнение хирургическое вмешательства у детей, связанное с лечением арахноидальных кист, клинически проявляющихся медикаментозно-резистентными судорожными припадками, должно проходить с использованием предоперационной и послеоперационной электроэнцефалографии, и желательно интраоперационной электрокортикографии. Такое детальное обследование дает возможность уточнить локализацию и осуществить резекцию отдельных корковых эпилептических очагов в случае верификации изменений.
В любом случае при наличии любых из вышеперечисленных симптомов как можно быстрее обратитесь к специалисту, ведь чем раньше начать решать проблему, тем проще и быстрее ее решить. Не забывайте выполнять все рекомендации врача.
Операция Удаление арахноидальной кисты мозга
Арахноидальная киста головного мозга – это небольшая полость, образующаяся в мозге при растяжении арахноидальной мембраны. Арахноидальная мембрана является одним из трех слоев мозговых оболочек, которые окружают головной мозг и спинной мозг. Ее главной функцией является защита мозга от повреждений и обеспечение оптимальных условий для его функционирования.
Арахноидальные кисты могут быть врожденными или приобретенными. Врожденные кисты обычно не вызывают симптомов и обнаруживаются случайно при проведении МРТ или КТ головы. Приобретенные кисты могут развиваться в результате травмы, воспаления или других заболеваний.
Основные симптомы арахноидальных кист включают головные боли, судороги, головокружение, нарушение зрения и координации движений. Другие возможные симптомы могут включать изменения в поведении, проблемы со сном и памятью, а также недостаток энергии.
Что такое арахноидальная киста головного мозга?
Арахноидальная киста является доброкачественным образованием и может быть обнаружена у детей и взрослых. Обычно она не вызывает симптомов или ограничений в повседневной жизни, но в некоторых случаях может привести к развитию неврологических симптомов или серьезных осложнений, таких как гидроцефалия или повреждение мозга.
Диагностика арахноидальной кисты головного мозга осуществляется с помощью различных методов образования, таких как магнитно-резонансная томография (МРТ) или компьютерная томография (КТ). Определение размера и местоположения кисты позволяет врачам принять решение о дальнейшем лечении.
В большинстве случаев арахноидальная киста головного мозга не требует лечения и может оставаться наблюдаемым состоянием. Однако если киста достаточно большая или вызывает симптомы, врач может рекомендовать хирургическое вмешательство. Цель операции - удаление кисты или дренирование жидкости из полости.
Важно помнить, что каждый случай арахноидальной кисты головного мозга уникален, и для определения оптимального лечения необходимо консультироваться с опытным неврологом или нейрохирургом.
Симптомы арахноидальной кисты головного мозга
Головные боли
Одним из наиболее распространенных симптомов арахноидальной кисты головного мозга являются головные боли. Боли могут быть различной интенсивности и длительности. Они часто локализуются в затылочной области головы и могут сопровождаться ощущением тяжести и давления.
Неврологические симптомы
Арахноидальная киста головного мозга может вызывать различные неврологические симптомы в зависимости от ее местоположения. Возможны такие симптомы, как головокружение, расстройства зрения, нарушения координации движений, онемение или слабость в определенных частях тела.
В некоторых случаях арахноидальная киста может оказывать давление на сосуды головного мозга, вызывая судороги, нарушения сна, изменения памяти и концентрации.
В любом случае, если у вас есть подозрение на наличие арахноидальной кисты головного мозга или вы испытываете любые из перечисленных симптомов, обратитесь к врачу для диагностики и консультации.
Диагностика арахноидальной кисты головного мозга
- Магнитно-резонансная томография (МРТ) головного мозга. Этот метод является основным для диагностики арахноидальной кисты. МРТ позволяет получить подробную информацию о размерах, форме и местоположении кисты.
- Компьютерная томография (КТ) головного мозга. Данное исследование может быть проведено для уточнения диагноза арахноидальной кисты, однако МРТ является более информативным методом и предпочтительнее.
- Ликворография. Это исследование позволяет выявить наличие повышенного давления внутри черепной полости и анализировать химический состав мозговой жидкости.
- Эхоэнцефалография (ЭЭГ). Метод позволяет оценить электрическую активность головного мозга и выявить нарушения в его работе.
После проведения всех указанных исследований врач может установить точный диагноз арахноидальной кисты головного мозга и разработать индивидуальную стратегию лечения для пациента.
Лечение арахноидальной кисты головного мозга
Лечение арахноидальной кисты головного мозга зависит от ее размера, местоположения и симптомов, которые она вызывает. В большинстве случаев, если киста маленькая и не вызывает никаких проявлений, не требуется активное лечение. В таких случаях, пациентам обычно рекомендуется регулярное наблюдение и контроль с помощью МРТ или КТ для прослеживания динамики состояния кисты.
Однако, если киста достигла больших размеров и вызывает симптомы, такие как головные боли, головокружение, судороги или нарушение координации, может потребоваться хирургическое вмешательство. Цель операции нацелена на удаление кисты и восстановление нормального кровообращения головного мозга.
Варианты хирургического лечения арахноидальной кисты:
1. Шунтирование
Шунтирование - это процедура, при которой создается искусственный канал (шунт) для отвода неконтролируемого скопления жидкости из кисты. Канал может быть установлен в полость желудочков мозга или в полость грудной или брюшной полости для дренирования жидкости.
Шунтирование может быть рекомендовано, если киста вызывает гидроцефалию (скопление жидкости в полости головного мозга), которая может привести к увеличению внутричерепного давления и развитию серьезных симптомов.
2. Нейроэндоскопическая хирургия
Нейроэндоскопическая хирургия представляет собой минимально инвазивный метод лечения кист головного мозга. При этой процедуре хирург использует нейроэндоскоп (тонкую гибкую трубку со световодом и видеокамерой) для визуализации мозговых структур и удаления кисты через небольшое отверстие в черепе.
Нейроэндоскопическая хирургия является менее инвазивной и обладает меньшими рисками, чем традиционная хирургия через открытый доступ.
Важно отметить, что выбор метода лечения будет зависеть от множества факторов, включая возраст пациента, состояние здоровья, размер и местоположение кисты. Только опытный нейрохирург может оценить и рекомендовать наиболее подходящий вариант лечения для конкретного случая.
Возможные осложнения при арахноидальной кисте головного мозга
Арахноидальная киста головного мозга может привести к различным осложнениям в зависимости от ее размера, местоположения и сопутствующих факторов. Несмотря на то, что большинство кист обычно не вызывает симптомов и не требуют лечения, в некоторых случаях могут возникнуть проблемы, которые требуют вмешательства.
Одним из возможных осложнений является сдавление окружающих тканей. Арахноидальные кисты могут возникать в любой области головного мозга, и в зависимости от их местоположения они могут оказывать давление на сосуды, нервы или другие важные структуры. Это может привести к появлению головных болей, судорог, нарушений чувствительности или мышечной слабости.
Еще одним возможным осложнением является увеличение размера кисты. В некоторых случаях кисты могут увеличиваться в размерах со временем. Это может вызывать дальнейшие сдавления тканей и ухудшение симптомов. Если киста достигает больших размеров, она может вызвать гидроцефалию - накопление жидкости в полостях головного мозга, что требует немедленного лечения.
Осложнения при арахноидальной кисте головного мозга могут также включать инфекции. Лишний пространственный объем, создаваемый кистой, может порождать благоприятную среду для размножения бактерий или вирусов. Это может привести к развитию менингита, воспаления мозга или других инфекционных заболеваний, которые требуют незамедлительного лечения антибиотиками или другими медикаментами.
Также можно отметить возможное повреждение мозговых структур. Если арахноидальная киста находится рядом с важными структурами головного мозга, такими как синусы или основные артерии, они могут быть подвержены риску повреждения. В случае повреждения может возникнуть кровотечение, инсульт или другие серьезные осложнения, требующие немедленного медицинского вмешательства.
В целом, хотя возможные осложнения при арахноидальной кисте головного мозга достаточно редки, они все же существуют и требуют внимания. Если вы обнаружите какие-либо изменения в своем состоянии здоровья, такие как усиление головных болей, новые симптомы или ухудшение уже существующих, обратитесь к врачу для дальнейшего обследования и консультации.
Прогноз арахноидальной кисты головного мозга
Малообъемные кисты
Если арахноидальная киста головного мозга имеет небольшой размер и не проявляется симптомами, то прогноз обычно благоприятный. В таких случаях, медицинское вмешательство обычно не требуется, и пациентам рекомендуется регулярно наблюдаться у невролога или нейрохирурга для контроля состояния кисты.
Крупнобъемные кисты и симптоматика
Если арахноидальная киста головного мозга достигает значительного размера и проявляется симптомами, то возможны различные последствия. Некоторые из них могут быть серьезными, такими как развитие гидроцефалии (нарушение оттока спинномозговой жидкости) или повреждение окружающих тканей.
Оперативное вмешательство может потребоваться в случаях, когда арахноидальная киста вызывает ухудшение качества жизни пациента или представляет угрозу его здоровью. Однако, благодаря современным технологиям и методам хирургического лечения, риск осложнений снижается, а прогноз становится лучше.
Важно отметить, что прогноз каждого конкретного случая может быть разным, и требуется индивидуальный подход к каждому пациенту. Необходимо обратиться к врачу для получения более точной информации о прогнозе и возможных вариантах лечения.